Döntések életről, halálról – Eljött-e a katasztrófa-orvostan ideje?
„Sorsolással döntene emberek életéről az orvosi kamara.” Nyitóoldalán ezzel a hatásvadász címmel jelent meg november 19-én a Magyar Nemzet. A lap a Magyar Orvosi Kamara (MOK) 32 oldalas vészhelyzeti etikai kódexéből emelt ki egyetlen rövid utalást. Azt az egyébként igencsak valószínűtlen esetet, amikor az orvosok választási kényszer elé kerülnének: kit mentsenek meg két olyan ember közül, akiknek az egész világon használt nemzetközi pontrendszer szerint teljesen azonosak a túlélési esélyeik. Ilyenkor – hasonlóan az észak-amerikai katolikus egyházak ajánlásaihoz –
valóban a dokumentált sorsolást ajánlják, ahelyett, hogy az orvosra bíznák a döntést, aki belátása szerint ítél.
Adhatja a szűkös erőforrásokat annak, akit ismer, esetleg akit befolyásos emberek a figyelmébe ajánlottak, aki gazdagabb vagy egyszerűen csak szimpatikusabb. Mert ha elkerülhetetlen a döntés, akkor dönteni kell. A kamara szerint pedig ilyenkor is kerülni kell a szubjektív, nyom nélkül maradó állásfoglalást.
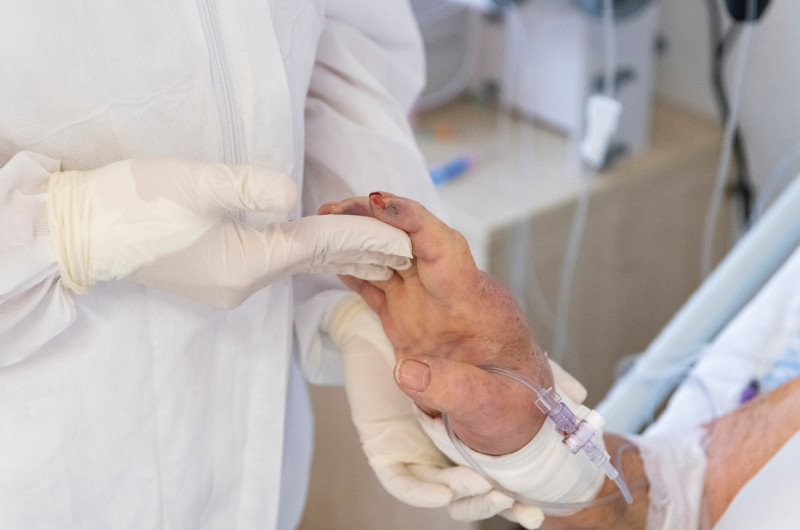
A MOK etikai ajánlása negyven szakember – orvosok, jogászok, bioetikusok, teológiai szakértők – részvételével azért készült, hogy az egészségügyi dolgozóknak ne kelljen improvizált döntéseket hozniuk, súlyos morális dilemmák között őrlődniük, ha az egészségügy járványidőben kifutna az erőforrásokból. Természetesen mindenki azt szeretné, hogy bármi is történik, legyen elég ágy, lélegeztetőgép, szakember. Tavasszal azonban azt láttuk, hogy összeomlottak a magyarnál jobban felkészült északolasz, spanyol egészségügyi hálózatok. A világ egyik leggazdagabb városa, New York egészségügyi rendszere sem tudta időben fogadni az összes beteget.
„A hírek hatására hamar megjelentek a német, a svájci, a brit és a svéd etikai ajánlások, amelyeket az adott országok egészségügyi hatóságai adtak ki” – mondta lapunknak Hegedűs Zsolt főorvos, a MOK etikai kollégiumának elnöke. Testületük úgy döntött, hogy nem térhet ki a súlyos erkölcsi dilemma elől, amely a hazai gyógyítókat is elérheti. Persze,
egyszerűbb lett volna homokba dugni a fejüket, és abban reménykedni, hogy Magyarországon nem alakulhat ki hasonlóan tragikus helyzet.
A MOK etikai kódexe csak arra a végzetes helyzetre szolgál útmutatással, ha a korlátos erőforrások miatt itthon is élet állna szemben az élettel. Választani kellene, hogy melyik beteg jusson hozzá a túlélés eszközeihez. Ilyenkor az ajánlás szerint a katasztrófa-orvostanból ismert háromtagú bizottságot, úgynevezett triázst állítanának fel, amely ismert és ellenőrizhető kritériumok szerint mutatná ki, hogy melyik betegnek van jobb esélye a túlélésre. A döntés alapja ilyenkor nem lehet az életkor – ez alkotmányellenes diszkrimináció is lenne –, csak az, hogy melyik beteg felgyógyulása valószínűbb. A triázs nem szubjektív alapon határoz: olyan nemzetközi pontrendszert (MSFOA) is figyelembe vesz, amely a betegek túlélési esélyeit súlyozza a különböző betegségeik, egészségi állapotuk alapján. A testület minősítése nem függhet a beteg vagyoni és társadalmi helyzetétől, képzettségétől és foglalkozásától, még akkor sem, ha egészségügyi dolgozóról van szó. A triázs számára minden emberi élet egyformán fontos, miközben minél több életet akar megmenteni. Ebből az is következik, hogy előfordulhat, amikor egy jobb életkilátásokkal rendelkező beteg csak akkor élhet túl, ha a szűkös erőforrást, például a lélegeztetőgépet elveszik egy olyan betegtől, akinek az életéből tudhatóan csak számolt napok maradtak.
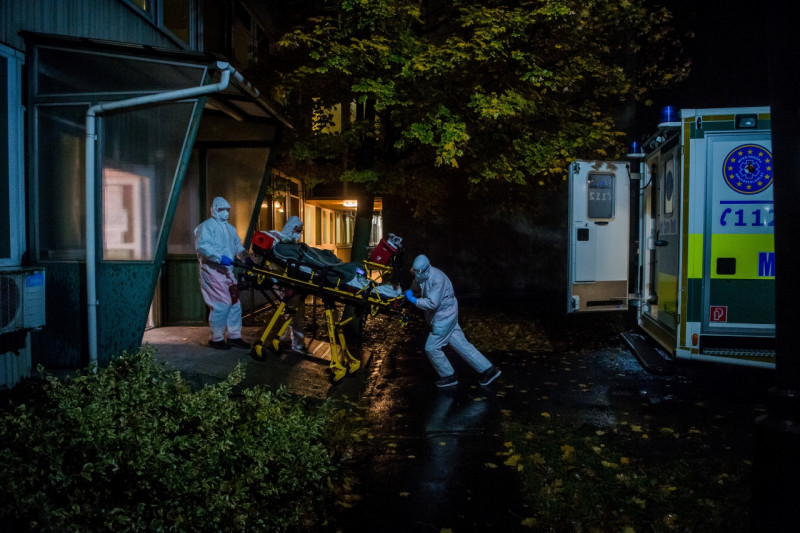
„Ez az álláspont számomra elfogadhatatlan! – reagál Matkó Ida főorvos asszony, aki több kórház intenzív osztályának volt a vezetője. – Gondoljuk végig a felhozott példát. Adott egy szedált, fájdalomcsillapításban fekvő, majdnem eszméletlen ember, akit a lélegeztetőgép tart életben. Berobognak a mentők, hoznak egy »reményteljesebb« beteget. Ekkor a MOK által ajánlottak szerint kihúzzák az eszméletlen páciensből a lélegeztetőcsövet, majd némi tisztogatás után ugyanerre a gépre rátesznek egy másik beteget? Meg sem kérdezem, 24 óra alatt hányszor történhet ez meg ugyanazzal a géppel, hányszor lesz nyertesből vesztes. Ezt én aktív kényszereutanáziának nevezem. Így az orvos vagy ápoló a foglalkozása gyakorlása közben megrövidíti a betege életét, annak beleegyezése nélkül, s ha jól tudom, a büntetőjog ezt emberölésnek minősíti.”
De mi legyen a helyzet akkor, amikor minden lélegeztetőgép foglalt, s az egyiken egy utolsó napjait élő rákos ember van, mikor hoznak egy terhes anyát?
Matkó doktor szerint ma Magyarországon, Európa közepén ilyen helyzet nem fordulhat elő, csak egy újságcikkben. Az országban jelenleg legalább 12 ezer hadra fogható lélegeztetőgép van, az Európai Unió jóvoltából rendelkezünk gyönyörű, hatalmas kórházi épületekkel, a gépeket viszonylag hamar üzembe lehet helyezni. A doktornő megítélése szerint triázsokra csak katasztrófahelyzetben van szükség. Most nincs sem háború, sem tűzvész, sem földrengés, sem tömeges baleset, ami hirtelen terheli meg az ellátókat. Járványhelyzet van extra terheléssel, amire már minimum tíz hónapja készülhettünk. Az intenzív osztályok orvosai képzettek, begyakorolt terápiás algoritmusokat alkalmaznak, alapos etikai ismeretekkel rendelkeznek, hagyni kell őket dolgozni, és támogatást kell adni számukra elsősorban a személyi feltételek megteremtésével. Nem kell jósnak lenni ahhoz, hogy az ember megjövendölje: a triázskoncepció erőltetése ilyen helyzetben ezekre a működő osztályokra csak zavart, szervezetlenséget és káoszt hozna – mondja Matkó Ida főorvos.
„Orvosetikai körökben közismert, hogy a kórházakban naponta zajlik az úgynevezett puha sorolás, ráadásul nem csak Magyarországon”
– állítja Hegedűs Zsolt, aki egyébként hosszú angliai munka után tért haza Magyarországra. Az etikai kollégium elnöke a 168 Órának arról beszélt, hogy esetenként a kórházi osztályokon dolgozók úgy döntik el, hogy „melyik betegben van perspektíva”, hogy az illető nem is kerül intenzív osztályra, ahol kaphatna még egy esélyt. Előfordul, hogy a beteg életéről szóló elhatározás előtt nincs semmilyen objektív mérce, szakmai protokoll alapján végzett konzílium, a betegek felvilágosítása is elmarad. A „kemény sorolás” ezzel szemben a szűkös erőforrások nyílt, egyértelmű kritériumok alapján való elosztását jelenti. A döntés azonban átlátható és ellenőrizhető, nem úgy, mint az elhallgatott „puha sorolás”, amely rejtve marad a beteg és környezete előtt, így szakmapolitikai szempontból és pszichológiailag is kényelmesebb a döntéshozók számára.
„Mi az orvosi kamarában a nehéz döntések ügyében is az átláthatóság hívei vagyunk, a korszerű nemzetközi ajánlásokat szeretnénk követni” – teszi le a voksot Hegedűs Zsolt, aki úgy véli, hogy nincs olyan kényes kérdés, amelyet szabad lenne a szőnyeg alá söpörni, főleg nem egy világjárvány idején. Igaz, ez a szemlélet eltér az itthoni hagyományoktól, s elfogadásához alighanem idő kell. Az orvosi kamara etikai grémiumának vezetője elmondta: az ajánlás szerzőit meglepte, hogy tavasszal megjelent ajánlásuk novemberig szinte visszhangtalan maradt, majd a napokban a Magyar Nemzet nyitóoldalán szenzációhajhász cím dobta be a köztudatba. Az etikai kódex kapcsán írott cikk ráadásul csak egy extrém esetekben alkalmazható részlettel, a sorolással foglalkozott. A fontos etikai kérdések megvitatása Hegedűs Zsolt értékelése szerint szakmai konferenciát érdemelne, nem pedig indulatos, bulvárszagú szakmapolitikai csetepatét. A nyáron lett volna lehetőség egy ilyen vitára, amikor lecsengett az első hullám, hiszen mód lett volna a higgadt párbeszédre, méghozzá a nyilvánosság előtt, mert a társadalomnak tudnia kell, hogy az orvostársadalom felkészült a kritikus helyzetekre is.
Talán nem áthidalhatatlan a különbség azoknak az orvosoknak az álláspontja között, akik nyíltan kiállnak sarkos véleményük mellett. Matkó doktornő tud a kényszereutanáziának már a járvány előtt is jelen levő, lappangó gyakorlatáról, amelyre adott esetben a rendelkezésre álló intenzív ágyak és sok más egyéb hiányosság kényszerítette az orvosokat. Tart tőle, hogy a kamarai ajánlás megerősítheti ezt a tagadott, tisztázatlan, lappangó gyakorlatot. Meglátása szerint ha a felelősséget átruházzák a triázsra, az az élet-halál mezsgyéjén egyáltalán nem csökkenti a kezelőorvos pszichés terhelését. Véleménye szerint az eszközök és a személyi feltételek hiánya miatt állandó kompromisszumkeresésre kényszerített, erkölcsileg erodált hivatásrend rossz megerősítést kap az ajánlással.
Szauder Ipoly kardiológusprofesszor az erkölcsi megfontolások mellett szakmai kifogásokat is megfogalmazott. Szerinte kétséges, hogy a triázs intenzív terápiás szakorvos vezetője, akin a döntés múlik, egy személyben meg tudná ítélni az életkilátásokat, hiszen a szív-, a tüdő-, az onkológiai betegségek súlyosságának meghatározása bonyolult szakorvosi feladat. Ráadásul a nemzetközi MSOFA pontrendszert, amely a triázsok munkájának középpontjában áll, a szakirodalomban sok kritika éri. A szívspecialista azt javasolta, hogy a katasztrófaorvoslás bevezetése helyett hívják segítségül az orvostanhallgatókat. A negyed- és ötödévesekre oktatás után rábízhatók a műszerek, míg az alsóbb évfolyamok diákjai segédápolói feladatokat kaphatnának.

Hegedűs doktor maga is elismeri: nagy a jelentősége a kezelőorvosokkal való konzultációnak – ez szerepel is az ajánlásban. Más kérdés, hogy orvos és páciense között gyakran erős érzelmi kapocs alakul ki, vannak esetek, amikor a döntés terhét nem érdemes annak viselnie, aki esetleg évtizedes kapcsolatban van a beteggel. Az etikai kollégium elnöke is megerősíti: most a legjobb intenzíves orvosoknak a betegágy mellett van a helyük, nem a triázsokban. Őket a mai helyzetben nem szabad kivonni a napi munkából, hiszen annak legfontosabb korlátja éppen a szakemberhiány. Szauder doktor javaslatai közül megfontolandónak tartja, hogy medikusokat vonjanak be az ellátásba. Tudjuk: a kétoldali tüdőgyulladásos betegek közül azoknak a túlélési esélye jobb, akiket hasra fordítva lélegeztetnek, mint azoké, akik folyamatosan a hátukon fekszenek. Az ápolók hiánya miatt azonban sok hazai kórházban nincs sem idő, sem energia arra, hogy forgassák a betegeket. Az egyetemisták alkalmazása tehát a megoldás része lehet.
Talán nincs Magyarországon olyan orvos, aki Matkó Ida doktornőnél jobban tudná, hogyan kell gondozni a lélegeztetett betegeket. Ő hosszú évtizedek óta intenzív osztályokon dolgozik. Mint mondja,
a betegeket a vírus mellett a felfekvés miatt a kórházban szerzett fertőzés különböző formái fenyegetik.
Ennek a szövődménynek az elkerülése betegbiztonsági kérdés és egyben az ápolás színvonalának mutatója is. „Akit legalább nyolcóránként nem forgatnak meg, és a fájdalomcsillapítás, a kábítás miatt csak mereven fekszik a hátán, annak nagy valószínűséggel felfekvése lesz, és sebfertőzésben, akár húsevő vagy más baktérium miatt halhat meg, nem pedig a COVID miatt” – mondta a 168 Órának a főorvos asszony.
Ha december 15-én négyezer lélegeztetőgépre lesz szükség az országban, akkor négyezer felfekvés elleni, úgynevezett dekubituszmatrac is kell majd, és a jelenleginél sokkal-sokkal több ápoló. Amíg két ágyra tudunk beosztani egy szakápolót és segítőt, addig el tudják végezni a beteg körüli teendőket. Ha egy ápolóra tizenkét beteg jut, akkor nem tud minden feladatot ellátni, mosdatni, gyógyszerelni, táplálni, forgatni, tüdőváladékot leszívni, orvosi extra rendeléseket teljesíteni. Csak a legszükségesebbre futja az időből és az erőből. Utóbbi helyzetben tehát a túlterhelés miatt veszítünk el betegeket. Nem azért, mert nincs lélegeztetőgép vagy nincs orvos. Nincs mit triázsolni! Jövő nyárra talán eljön az idő, amikor érdemes lesz végre higgadtan elkezdeni a vitát az etikai ajánlásról, a triázsokról, a pontrendszerekről. A járvány is arra kényszerít, hogy végiggondoljuk az életről és a halálról szóló döntések gyakorlatát, az elhallgatásokat, és tovább keressük a megoldást. A kérdés most sokkal egyszerűbb és drámaibb: lesz-e, aki ellátja a betegeket? Mert ha a hiányos ápolás miatt kialakult a felfekvéses fekély, akkor sem a vírus, sem a streptococcus baktérium nem állít fel pontrendszert, hanem öl, és nem válogat hosszú távú életesélyek szerint.
A cikk a 168 Óra hetilap 2020. december 2-i számában jelent meg.





